人乳头瘤病毒是最常见的一种生殖道感染病毒,能引发子宫颈癌(该疾病是世界最致命、但最容易预防的女性癌症之一,每年导致 27 万多例死亡,其中 85%发生在发展中国家),也能在男性和女性身上引发其他类型的癌症和尖锐湿疣。
2014 年 12 月 3 日,世卫组织推出新的《综合控制宫颈癌:一项基本实践指南》,新指南旨在帮助各国更好地预防和控制宫颈癌,该指南确认了妇女一生中可采取宫颈癌控制和预防行动的主要机会和年龄,尤其涉及:
一级预防:为 9-13 岁女童接种人乳头瘤病毒疫苗,以便在她们开始性行为之前为其免疫。
二级预防:向 30 岁以上妇女提供 VIA(醋酸着色肉眼观察)或人乳头瘤病毒检测筛查等技术服务,随后对检出的可能发展成宫颈癌的癌前病变进行治疗。
三级预防:为任何年龄的妇女提供癌症治疗和管理,包括手术、化疗和放疗。
在治愈性治疗已不可能的情况下,提供姑息治疗至关重要。 可见,作为一级预防,提早干预的 HPV 疫苗对于整个宫颈癌防治而言极为重要。
宫颈癌几乎全部由 HPV 感染引起
宫颈癌是常见的妇科恶性肿瘤之一,CA 期刊发布的全球癌症统计报告显示:2012 年全球新发宫颈癌病例近 53 万,是女性第 4 位常见的恶性肿瘤(仅次于乳腺癌、结直肠癌、肺癌),死亡近 27 万,同样是第四多的女性癌症致死病因。《2015 年中国癌症统计数据》显示我国 2015 年新增宫颈癌病例约 9.9 万,死亡约 3.1 万人,在我国女性发病例、致死例中分别列第七、第八位。
不同于别的癌症,宫颈癌几乎全部是由于 HPV 感染引起的。浸润性宫颈癌(宫颈浸润癌是发生于子宫颈上皮的恶性肿瘤)包括宫颈鳞癌 (84%)和腺癌(16%)。全球范围内约 70% 的宫颈癌是由 HPV-16 和 HPV-18 这两种型的毒株引起的,99.7%的宫颈癌是因感染 HPV 病毒造成的。其他的 HPV 类型 (HPV-31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68)也能引起宫颈癌。但五种最常见的引起宫颈癌的 HPV 类型为 HPV-16, 18, 33, 45 和 31。另外,HPV 感染不仅仅是可能导致宫颈癌,还可以引起阴道癌和外阴癌,阴茎癌、肛门癌(包括男性的),以及男性和女性的生殖器疣等。

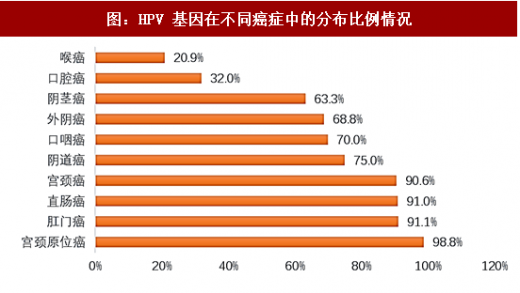
数据统计显示,在 91%以上的宫颈癌和肛门癌、75%的阴道癌、70%的口咽癌、69%的外阴癌和 63%的阴茎癌中都发现了 HPV。另外,口腔癌、喉癌等也与 HPV 有所关联。
参考观研天下发布《2016-2022年中国HPV疫苗市场竞争规模及十三五未来前景研究报告》
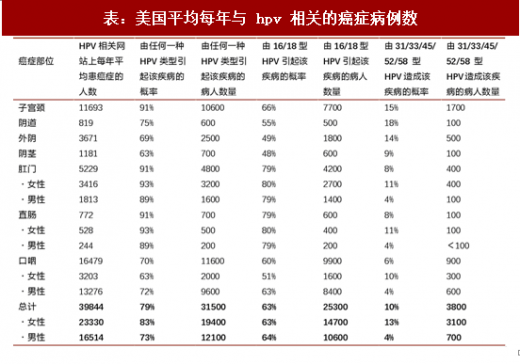
另据 CDC 数据,2009-2013 年美国每年约有 4 万起与 hpv 相关的癌症:女性约 2.33 万人,男性约 1.65 万人。宫颈癌是女性中最常见的 hpv 相关癌症,口咽喉癌(包括舌和扁桃体的基底)是男性中最常见的癌症。
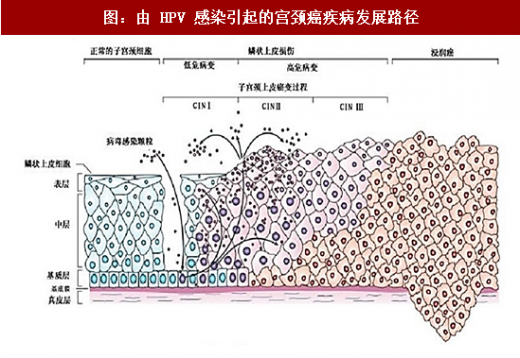
HPV 病毒感染经过多年可发展成宫颈癌
HPV 感染非常普遍,性生活是主要传播途径。只要开始性生活,一生中被 HPV 感染的概率非常高,不管男女,80%的人一生中至少感染过一次 HPV 病毒。单纯的 HPV 感染通常没有任何症状,所以无法被自己察觉,通常只有转变为癌前病变或尖锐湿疣才会被发觉。目前发现的 HPV 病毒有 100 多种,其中高危型 HPV16、18 是导致宫颈癌的主要型别,低危型 HPV6、11 则是导致生殖道疣的主要因素。并不是感染了 HPV 就一定会发展成宫颈癌,大多数 HPV 感染可在感染后的数月至 2 年内被免疫系统清除,不会导致长期的危害。而持续反复的感染高危型 HPV 病毒则有可能转变为癌前病变,进一步导致宫颈癌。
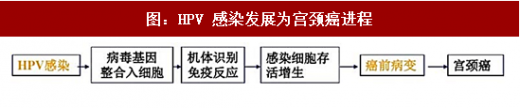
HPV 感染到最后宫颈癌的发生一般需要 10-20 年,HPV 病毒感染后首先会导致宫颈鳞状上皮内瘤变(Cervical Intraepithelial Neoplasia,CIN),CIN 根据严重程度可分为三期,最后才形成浸润癌,并且可能转移。
HPV 疫苗预防机制
淋巴细胞的特异性 CTL(细胞毒性 T 淋巴细胞;是白细胞的亚部,为一种特异 T 细胞,专门分泌各种细胞因子参与免疫作用。对某些病毒、肿瘤细胞等抗原物质具有杀伤作用,与自然杀伤细胞构成机体抗病毒、抗肿瘤免疫的重要防线)杀伤作用是治疗性 HPV 疫苗抵抗病毒攻击和清除病毒感染的最主要机制。CTL 属 CD8+T 细胞,其表面受体(T cell antigen receptor,TCR)与靶细胞上 HPV 抗原特异结合后,在 MHCⅠ类抗原的介导下,可对靶细胞发挥溶解杀伤作用。作为细胞免疫反应的主要效应细胞,CTL 在病毒感染时通过杀伤被感染的细胞而在清除病毒和阻止感染慢性化中起关键作用。
简单来说,HPV 疫苗的预防机制是通过预防初次 HPV 感染和减少持续性 HPV 感染来隔绝宫颈癌的发展进程。接种疫苗后能诱发机体产生抗体,机体可透过血管壁,在局部上皮组织种得到较高的浓度。当 HPV 通过粘膜上皮的细微伤口接触基底细胞时,位于上皮组织中的抗体即能与病毒结合,发挥中和作用。
“诺贝尔奖风向标”拉斯克奖公布:HPV 疫苗开发者获奖,成果广获赞誉 2017 年 9 月 6 日,被誉为“诺贝尔奖风向标”的拉斯克奖公布。今年该奖项分别授予在雷帕霉素靶蛋白(TOR)激酶信号通路、HPV 疫苗开发,以及在妇女生殖保健领域做出卓越贡献的科学家或机构。
2017 拉斯克德贝基临床医学研究奖授予美国国立癌症研究研究所的 Douglas R. Lowy 教授和 John T. Schiller 教授。其获奖理由“为预防宫颈癌和由人乳头状瘤病毒(HPV)引起的其他肿瘤,开发 HPV 疫苗而带来的技术进步”。
Lowy 教授和 Schiller 教授在这一重大的公共卫生领域,采取了大胆而又可行的方法,克服了巨大的障碍和种种困难。两位学者设计了几种安全有效的疫苗蓝图,降低了宫颈癌的发生率和死亡率。宫颈癌是全世界女性中排名第四位的常见癌症,HPV 病毒也会引起其他恶性肿瘤和疾病。

拉斯克奖在生命科学、医学领域享有盛誉,在该奖项的所有获得者中,有 86 人也获得了诺贝尔奖。2011 年,屠呦呦因发现青蒿素获得“拉斯克临床医学研究奖”,4 年后获得诺贝尔生理或医学奖。

【版权提示】观研报告网倡导尊重与保护知识产权。未经许可,任何人不得复制、转载、或以其他方式使用本网站的内容。如发现本站文章存在版权问题,烦请提供版权疑问、身份证明、版权证明、联系方式等发邮件至kf@chinabaogao.com,我们将及时沟通与处理。