根据标靶的不同,药物靶向可分为几个层次:
1、组织器官水平
使药物选择性的蓄积在肿瘤组织、炎症部位、或心肝脾肺等特定器官内,从而减少全身性的不良反应。目前针对肿瘤组织的靶向化疗药物是研究的一大热点,如针对肿瘤缺氧、低pH、新生血管密集等特定环境设计的靶向药物能够提高肿瘤组织内的药物浓度,显著改善肿瘤化疗的效果。
2、细胞水平
利用病变细胞表面的某些特定受体,在药物或其载体表面修饰与该受体特异性结合的配体(如抗体、多肽、糖链、核酸适配体、或其他小分子等),使药物能够精确地定位到病变细胞并将其杀伤,而对正常细胞则不产生明显的毒害作用。
3、亚细胞水平
很多药物(如核酸药物、大多数蛋白药物、及部分小分子药物)需要进入细胞内部,或者在特定细胞器(如线粒体、细胞核)内才能发挥作用。穿膜肽、核定位序列(Nuclearlocalizationsequence)等是目前研究较多的靶向组件。
临床使用的主要靶向治疗药物是基于根据细胞凋亡理论,阻止或者启动某一细胞信号的传导过程,从而起到抑制肿瘤增殖,诱导其进入凋亡过程的作用。和细胞增殖、凋亡相关的主要包括两个基因和两条细胞信号传导通道。
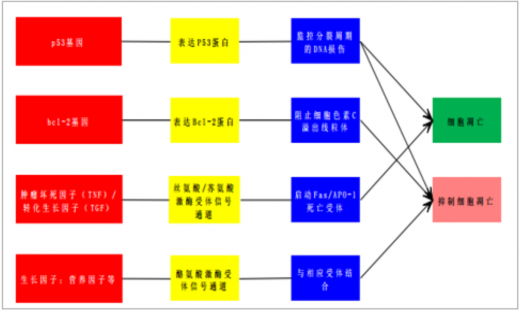
细胞信号的传导过程,是基于特定蛋白质的一系列磷酸化反应过程。单克隆抗体和小分子靶向药的作用机制都是作用于细胞信号传导过程中的特定蛋白质靶点。比如细胞的增殖与分裂不会无故发生,人体血液中有一种蛋白质因子,叫做表皮细胞生长因子,简称egf;而细胞膜上有一种跨膜蛋白质,所谓跨膜蛋白质,就是漂浮在细胞膜上的一种大分子蛋白质,它有一部分结构暴露在细胞膜外面,有一部分结构隐藏于细胞内部。
参考观研天下发布《2018年中国分子靶向药物行业分析报告-市场运营态势与发展前景预测》
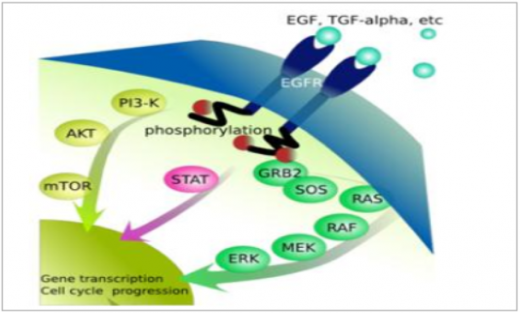
单抗和替尼类小分子靶向药的作用机制,就是选择性地与参与细胞信号传导过程的特异性蛋白质相结合,从而阻断细胞信号通道的传导过程。单克隆抗体的化学本质是大分子蛋白质,替尼类药物的化学本质是一类小分子有机化合物,他们通常含有某种特定的化学结构,比如含有喹唑啉(含氮原子的杂环化合物)的一类替尼类药物是egfr有效的抑制剂。

目前,多种基因突变与表达异常等分子机制也被证实与NSCLC发病相关,根据驱动基因突变而设计的药物就是目前所说的靶向药物。
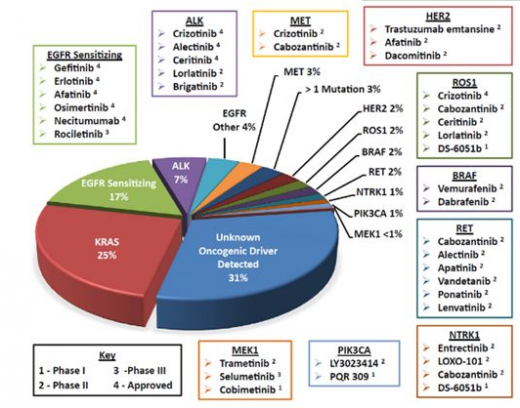
EGFR突变是NSCLC最常见的驱动基因,大约17%的NSCLC患者发生EGFR突变,中国等亚洲国家突变概率高达30%以上。EGFR-TKIs通过内源性配体竞争性结合EGFR,抑制酪氨酸激酶的活化,进而阻断EGFR信号通路,最终产生抑制肿瘤细胞的增殖、转移并促进肿瘤细胞发生凋亡等一系列生物学效应。
多项大型III期临床试验证实EGFR-TKIs治疗EGFR突变阳性NSCLC的效果优于化疗,因此几乎所有的指南都推荐EGFR-TKIs(如吉非替尼、厄洛替尼、埃克替尼)作为EGFR突变阳性NSCLC的一线治疗方案。
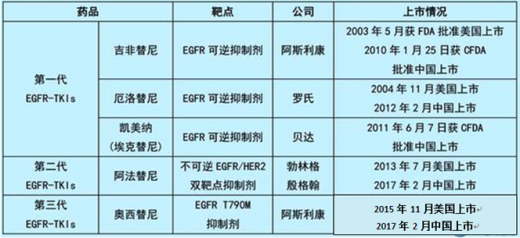
对于基因测序筛选出具有EGFR突变的患者,EGFR-TKIs不管是中位无进展生存期(是患者生存期质量最重要的指标),还是在客观缓解率、副作用上都优于传统的化疗药物。这也是精准医疗较好的诠释,把最有用的药物用在最需要的病人上,只有EGFR突变的患者服用了才能产生疗效,要不然效果还不如化疗药物。庞大的肿瘤患者人群也带来了巨大的市场价值。
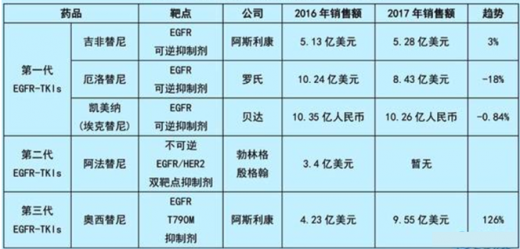
随着第一代EGFR-TKIs众多药企的介入,和耐药性问题等诸多因素的存在,市场出现疲态,开始走向下滑。要知道NSCLC整个领域的增长速度高达16%左右,在这个浪潮下,第一代EGFR-TKIs或许也只能感叹:夕阳无限好,只是近黄昏!不过这对于中国的患者却是一个福音,高达30%的EGFR突变,庞大的患者基数,这些人就像嗷嗷待哺的婴儿一样等待药物来救命了。第一靶向药物虽然疗效显著,但2/3的患者都会在使用药物1-2年出现抗药性。
目前国内还有大量肿瘤靶向药物处于在研或者临床阶段,未来随着这些药物的上市,肿瘤临床靶向药物将大幅扩容,从而有望带动相关基因检测靶点行业的高速发展。虽然中美两国临床的用药情况不同,但是我们预计未来国内肿瘤靶向药数量将大幅扩张,将直接刺激肿瘤伴随诊断市场的大幅扩容。

【版权提示】观研报告网倡导尊重与保护知识产权。未经许可,任何人不得复制、转载、或以其他方式使用本网站的内容。如发现本站文章存在版权问题,烦请提供版权疑问、身份证明、版权证明、联系方式等发邮件至kf@chinabaogao.com,我们将及时沟通与处理。